众所周知,宫颈癌筛查可降低宫颈癌的发病率和死亡率。越来越多的女性有了宫颈癌筛查和防治的意识,但鉴于网络数据的多元化的信息「误导」,手持「筛查结果」的你,该何去何从?
2022 年我国先后发布了子宫颈低级别及高级别鳞状上皮内病变的专家共识,结合 uptodate 关于宫颈癌筛查防治的最新循证医学证据,总结了如下简化版的处理建议,供大家参考。
1
HPV、TCT、病理报告
专业术语介绍
01
HPV 分型与宫颈癌
1)根据导致发生宫颈癌的风险,HPV 可以分为以下两大类:
高危型:包括 HPV 的 16、18、31、33、35、39、45、51、52、56、58、59、68、73 和 82 型。
低危型:包括 HPV 的 6、11、40、42、43、44、53、54、61、72、73 和 81 型。
绝大部分的宫颈癌都是 HPV 感染所致,其中 HPV 16 型约占 50%,HPV 18 型约占 20%。然而,不是所有 HPV 16 型或者 18 型感染者都会进展为癌症。
2)目前描述细胞学(TCT) 和组织学(活检)结果的专业术语:
❶ TCT 采用术语鳞状上皮内病变(SIL)
LSIL:低级别鳞状上皮内病变,包括 CIN 1;
HSIL:高级别鳞状上皮内病变,包括 CIN2,CIN3。
❷ 组织学结果(活检)采用术语「宫颈上皮内瘤」(CIN)(图 1)
CIN 1 是低级别病变,是指上皮下 1/3 层的轻度不典型细胞学改变。CIN 1 患者经常存在 HPV 的致细胞病变效应 (异型性空泡细胞)。
CIN 2 是高级别病变,指局限于上皮下 2/3 层的中度不典型细胞学改变,上皮成熟度正常。
CIN 3 是高级别病变,指病变范围超过上皮下 2/3 层、甚至累及全层的重度不典型细胞学改变。
注意:2020 年 WHO 宫颈癌筛查指南中建议活检结果也是分为 LSIL 和 HSIL,同时可标注对应 CIN 级别,由于临床使用习惯,医生在出具报告时,可能更多的单独采用 CIN 术语描述。
3)TCT 报告中的其他常见描述:
❶ ASC-H:不除外高级别鳞状上皮内病变的不典型鳞状上皮细胞。
❷ ASC-US:未明确诊断意义的不典型鳞状上皮细胞。
❸ 腺细胞异常:
AGC:不典型腺细胞;
AGC-FN:非典型腺细胞倾向瘤变;
AGC-NOS:未明确诊断意义的 AGC;
AIS:子宫颈管原位腺癌。
❹ SCC:鳞状上皮癌。
❺ NILM:未见上皮内病变或恶性细胞(正常)。
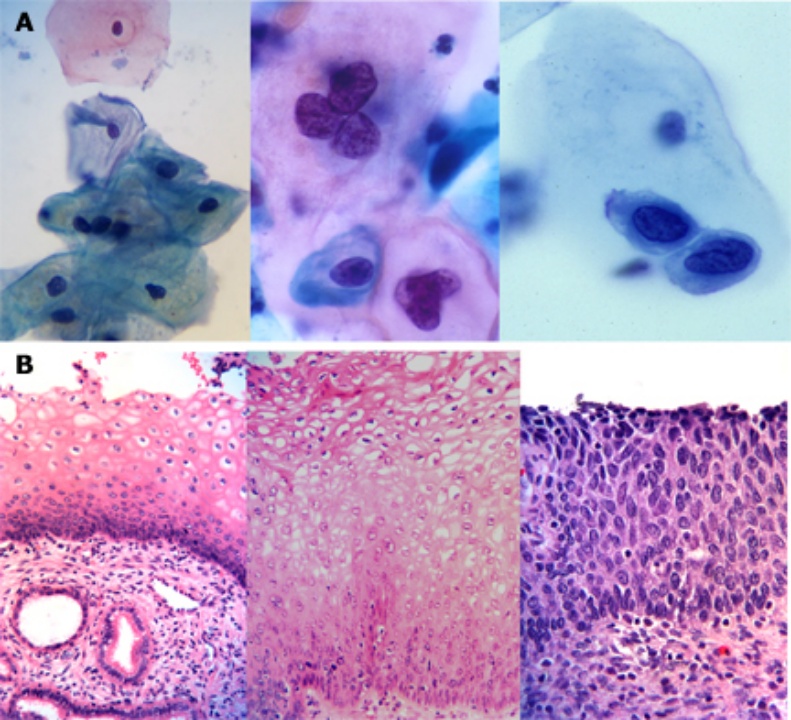
图 1(A)正常、低级别和高级别宫颈细胞学检查。
(B)CIN 1、2、3
图片来源:参考文献 2
2
HPV + TCT 筛查结果的处理建议
01
TCT + HPV 均正常
处理建议:三年后再次筛查,HPV 或 HPV+TCT。
02
TCT 正常 + HPV 高危型阳性
处理建议:
1)HPV16、18 阳性,进一步阴道镜检查。
2)HPV 其他高危型阳性,一年后复查 HPV+TCT。
解读:需结合既往宫颈癌筛查病史,如持续存在的 HPV 高危型感染,或既往为 HPV16、18 阳性,此次筛查 HPV 为其他高危型阳性,仍建议进一步阴道镜检查。
03
TCT 异常 + HPV 高危型阳性
处理建议:阴道镜检查 + 活检送病理
解读:TCT 除 NILM 或炎症外的其他结果均考虑异常。
3
阴道镜病理结果处理建议
01
组织病理学诊断 CIN 1
1. TCT 报告为 LSIL 或 ASC-US 或 NILM + HPV 高危型阳性
处理建议:推荐 1 年后复查,HPV(< 25 岁)或 HPV+TCT(≥ 25 岁)
研究支持:一项队列研究纳入了阴道镜活检显示 CIN1 的超过 10 万例患者,随访 10 年发现,之前细胞学检查结果为 LSIL 或更低级别者进展为 CIN 3+ 的风险如下:
1)LSIL,HPV 阳性:1 年和 5 年的风险分别为 0.7% 和 2.3%。
2)ASC-US,HPV 阳性:1 年和 5 年的风险分别为 0.5% 和 2.6%。
3)NILM,HPV 阳性:1 年和 5 年的风险分别为 0.7% 和 2.8%。
这 3 种状态进展为 CIN 3+ 的风险均较低,因此推荐观察随访。
2. TCT 报告为 HSIL+HPV 高危型阳性
对于有生育要求且愿意并能够依从长期随访的患者可建议观察,而对其他患者均建议行诊断性切除术。
1
1 年后行阴道镜检查和 HPV 检测;若为阴性,推荐在 1 年后复查 HPV;如 HPV 检测仍为阴性,推荐 3 年后复查 HPV,此后可开始长期监测。
2
如观察期间出现任何检查结果异常,推荐重复阴道镜检查,然后根据活检结果进行处理。
3
如第 1 年或第 2 年的细胞学检查随访发现 HSIL,推荐行诊断性切除术。
3. TCT 报告为 ASC-H + HPV 高危型阳性
如通过阴道镜可见整个 SCJ 和病变,并且 ECC 检查结果为阴性,推荐观察。不推荐行诊断性切除术。
1
1 年后行 HPV 检测:若为阴性,推荐在 1 年后复查 HPV。
2
如 HPV 检测仍为阴性,推荐 3 年后复查 HPV,且此后可开始长期监测。
3
如观察期间出现任何检查结果异常,推荐重复阴道镜检查,然后根据活检结果进行处理。
4
如第 1 年或第 2 年的细胞学检查随访发现 HSIL,或第 2 年随访发现持续有 ASC-H,推荐行诊断性切除术。
研究支持:在上文所述的队列研究中,超过 10 万例患者的阴道镜活检显示为 CIN 1,经过 10 年随访发现之前的细胞学检查显示 ASC-H 或 HSIL 者进展为 CIN 3+ 的风险如下:
● ASC-H:1 年和 5 年的风险分别为 1.4% 和 5.6%。
● HSIL:1 年和 5 年的风险分别为 3.9% 和 6.5%。
基于这些数据,相对于细胞学检查结果曾为 ASC-H 者,有 HSIL 史的患者需接受更积极的治疗。
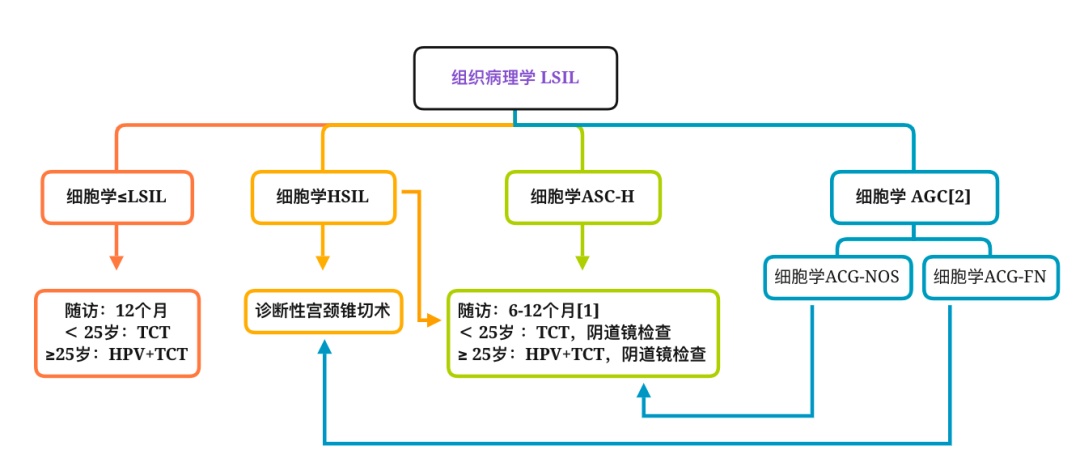
[1] 仅适用于 SCJ 和病变范围可见,且 ECC < CIN 2 者;
[2] 当年龄 > 35 岁,需行子宫内膜诊断性刮宫;AGC-NOS:未明确诊断意义的 AGC;AGC-FN:AGC 倾向瘤变
图 2 根据组织病理学 LSIL 前细胞学风险分层管理流程
(来源:参考文献 7)
02
组织病理学诊断 CIN2/3
1. CIN 2:根据有无生育要求分层处理
处理建议:
1
有生育要求,如明确为 CIN 2,可选择随访或治疗,但随访观察需满足以下条件:
1)有生育要求,患者对切除术后妊娠不良结局的担忧可能多于对癌症的担忧(患者了解风险后选择)。且通过阴道镜可见整个 SCJ 和病变,并且 ECC 检查未显示 CIN 2+ 或未分级的 CIN(医生评估)。
2)≥ 25 岁,可选择每 6 个月行阴道镜,HPV + TCT 检测;< 25 岁,每 6 个月行 TCT + 阴道镜检查。
观察的方法如下:
1)最初应包括在第 6 个月和第 12 个月行细胞学检查和阴道镜检查。
2)如细胞学检查结果显示为 ASC-H 以下级别且组织学结果显示为 CIN 2 以下级别,应间隔 1 年进行下次检查。
3)如果 CIN2 或未特指 HSIL 持续存在超过 2 年,推荐治疗。
2
无生育要求,CIN 2,推荐治疗。
注意:如病理报告为 CIN 2 ~ 3,应该按 CIN 3 处理。
2. CIN3:
处理建议:如明确为 CIN 3,或阴道镜不可见整个 SCJ 或病灶,或 ECC 显示为 CIN 2+,推荐治疗,不可进行观察。

[1] SCJ 及病灶完全可见
[2] 要符合适应证,需慎重选择
图 3 子宫颈高级别鳞状上皮内病变的管理流程
(图片来源:参考文献 8)
注意:全子宫切除术不作为组织学 HSIL(CIN 2)、HSIL(CIN 3)的首选治疗方法。
说明:以上处理建议主要参考我国 2022 年专家共识(参考文献 7、8)

 搜索医生
搜索医生

